日常生活中
我们常常会看到
发生骨折的老年人治疗痊愈后
没过多久再次发生骨折
这是为什么呢?
老年髋部骨折经手术治疗后
是不是治疗就结束了呢?
怎样才能预防、降低
再发骨折的风险呢?
关于以上这些疑惑
骨科医生为您一一解答
↓↓↓
骨质疏松性骨折——老年人的“骨骼杀手”
生活中,我们经常会看到一些老年人弯腰驼背、走路越来越不稳,时常感觉骨头疼,轻轻滑倒就可能导致骨折。其实,这往往是由于骨密度和骨质量下降而引起的骨质疏松性骨折,这种骨折往往在受到轻微外力甚至没有受伤的情况下便会发生。它的病理基础是因为患者已经患有严重的骨质疏松症,此时如果不及时加以干预,两到三年内,老人很可能就会面临多次骨折,甚至丧失独立生活的能力。
骨质疏松性骨折中,以髋部骨折最为严重,一旦发生应该尽快手术治疗。发生髋部骨折的老年人,一年内的死亡率可能会超过20%,最高甚至能达到 50%,因此被称为“人生最后一次骨折”。

为什么发生过骨质疏松性骨折的老人,更容易再次骨折?
当身体受到外力导致骨折后,骨折部位的骨组织、肌肉以及韧带等也会受到不同程度的损伤。为了修复这些损伤,患者需要较长时间静养甚至卧床休息。在此期间,骨头由于没有受到力的刺激,就会发生“废用性萎缩”,从而引起骨量加速丢失,最终导致更严重的骨质疏松。
这类患者在骨折初诊时,可能只是轻度骨质疏松或没有明显骨质疏松的迹象,等到骨折部位愈合的中期或后期再复诊时,会发现明显的骨量流失,从而增加了再次发生骨折的风险。此外,老年人骨折不单是因为骨头变脆,更重要的是骨质疏松患者伴有肌肉萎缩,骨关节不稳定,因此极易发生摔跤、骨折。

髋部骨折经过手术治疗,是不是治疗就结束了呢?
发生老年髋部骨折的老人,平均骨密度(BMD)浓度明显降低,骨代谢水平较低,疏松的骨质不仅增加了手术的难度,也不易维持固定物的稳定性,这些因素均不利于骨折的预后。因此,针对骨质疏松的治疗是髋部骨折中至关重要的一环。
对于这类患者,再次发生骨折的风险极高。所以说,手术只是骨质疏松性骨折“万里长征”的第一步,充分重视骨折的预防和治疗,是避免因“最后一次骨折”而引起系列并发症的前提和关键。
骨质疏松后如何实现骨量最大化?
如何预防骨质疏松性骨折再次发生?
研究发现,骨折后抗骨质疏松治疗能明显降低再次发生骨折的风险。因此,对于发生骨折的中老年患者,特别是轻微外伤就发生以下几个部位:髋部、脊柱、肩部、腕部骨折的人,应常规筛查骨密度,尽早发现骨质疏松并开始治疗;而已经有骨质疏松的患者,更要注意规范的抗骨质疏松治疗,这样才能减少骨折的再发生率。
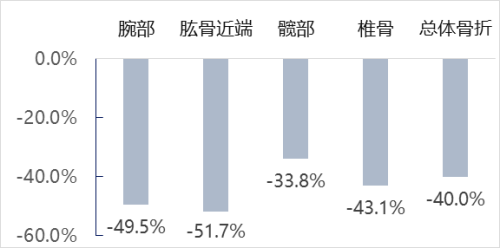
规范抗骨质疏松治疗
可以降低各部位骨折再次发生的风险
在发生骨质疏松性骨折的2年之内,是再次骨折的高发期,越临近骨折时间,越容易发生骨折。因此,骨折2年内的“时间窗”是骨质疏松症干预的“黄金时期”,抓住这个“黄金时期”对于规范抗骨质疏松治疗尤为重要。当然,更重要的是早期发现骨质疏松,早期干预,避免发生骨折!
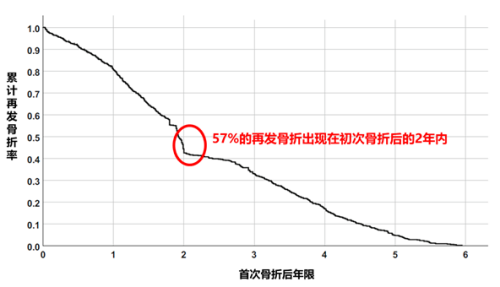
骨折2年内的时间窗
是骨质疏松症干预的“黄金时期”
此外,高龄髋部骨折后病死率较高,其中肺部感染、心脑血管意外、应激性溃疡、多脏器功能衰竭是主要死因,髋部骨折已成为老年人死亡和伤残最主要的原因之一。因此,对其危险因素的有效控制,除重视基础疾病治疗外,还需积极预防和治疗骨折后并发症,加强预防骨质疏松性骨折的健康教育,这对降低病死率、改善患者的生存状况有积极意义。
最后要强调的是:治疗骨质疏松并不是我们通常认为的单纯补充钙和维生素D就可以的,而是包括生活方式调整、运动康复和使用抗骨质疏松药物等在内的综合性、长期性治疗过程。对已确诊骨质疏松症或骨质疏松风险较高的患者,一定要到医院寻求医生的建议,进行规范化的治疗。
坐诊医师:朱永良(骨科主任、副主任医师)
时间:周三、周五上午
地点:门诊一楼骨科门诊
医院地址:南京市玄武区成贤街116号
撰稿:杜小涛
审核:万小勇、朱宝华、朱永良
校对:王俐
发布:杨效斌